Cuando en consulta hablo de dolor en la mandíbula al despertar, me refiero a un dolor orofacial localizado en región mandibular y/o articulación temporomandibular (ATM) que aparece o se percibe con mayor intensidad al levantarse por la mañana (En palabras llanas: es un dolor en la mandíbula o en la articulación delante del oído). Se acompaña de rigidez, sensación de “mandíbula cansada” y, con frecuencia, cefalea temporal o hipersensibilidad dental. No es un dolor “cualquiera”: ese patrón horario orienta el origen y nos permite planificar un diagnóstico certero desde la Odontología conservadora en Clínica Dental Satorres.
Por qué ocurre más a primera hora
 Durante la noche pueden darse episodios de bruxismo del sueño (apretar o rechinar), posturas mantenidas, respiración oral y microdespertares que elevan el tono de los músculos masticatorios. Esa hiperactividad nocturna produce microtrauma muscular y articular; por eso el síntoma “asoma” al despertar y mejora según la musculatura “entra en calor”. Como señala Okeson en “Management of Temporomandibular Disorders and Occlusion”, el dolor músculo-articular típico es matutino y disminuye con movimiento suave.
Durante la noche pueden darse episodios de bruxismo del sueño (apretar o rechinar), posturas mantenidas, respiración oral y microdespertares que elevan el tono de los músculos masticatorios. Esa hiperactividad nocturna produce microtrauma muscular y articular; por eso el síntoma “asoma” al despertar y mejora según la musculatura “entra en calor”. Como señala Okeson en “Management of Temporomandibular Disorders and Occlusion”, el dolor músculo-articular típico es matutino y disminuye con movimiento suave.
Señales de alarma
Consúltanos de manera urgente si notas: imposibilidad de abrir la boca (<25–30 mm), asimetría facial o tumefacción, fiebre, dolor intenso que no cede con analgésicos, bloqueo mandibular “en cierre” al despertar, hormigueo o pérdida de sensibilidad, o dolor que empeora de un día para otro. Ante traumatismos recientes o fracturas dentarias detectadas por la mañana, actúa sin demora.
Características clínicas del dolor matutino mandibular
El dolor que predomina, suele ser un dolor sordo, opresivo, con rigidez y sensación de mandíbula agotada. La intensidad acostumbra a ser leve-moderada; puede durar minutos u horas. Es típico notar un “arranque duro” al masticar el primer bocado del día que luego se suaviza. Nada de resignarse: identificando la causa, mejora de forma consistente.
Localización y lateralidad
Puede ser unilateral (a menudo el lado dominante al apretar) o bilateral. En dolor articular, el foco es preauricular; en mialgia, destacan maseteros y temporales. Si alterna de lado, pensamos en sobrecargas oclusales o posiciones nocturnas.
Síntomas asociados al despertar
Al despertar, ciertos signos acompañan con frecuencia al dolor mandibular y nos orientan sobre su origen. No son “añadidos” sin importancia: describen cómo han trabajado tus músculos y tu ATM durante
Dolor de cabeza en sienes o en la nuca, con sensación de “banda” que aprieta. Es típico que aparezca al levantarse y disminuya tras una ducha caliente, algo de movimiento suave y el desayuno. Suele relacionarse con hiperactividad nocturna de temporales y musculatura cervical.
Dolor preauricular, oído “taponado” o acúfenos leves
 Molestia delante del oído, presión o sensación de oído tapado e incluso un zumbido leve. No es un problema del oído en sí: la proximidad anatómica de la ATM al conducto auditivo comparte inervación; por eso mejora al movilizar la mandíbula durante la mañana.
Molestia delante del oído, presión o sensación de oído tapado e incluso un zumbido leve. No es un problema del oído en sí: la proximidad anatómica de la ATM al conducto auditivo comparte inervación; por eso mejora al movilizar la mandíbula durante la mañana.
Dientes sensibles o sensación de “dientes largos” al morder; facetas de desgaste visibles
Hipersensibilidad al aire frío o al primer bocado, con la impresión de que “algún diente está alto”. Al revisar, se observan facetas de desgaste brillantes en superficies de contacto. Este patrón sugiere sobrecarga por apretamiento/rechinamiento nocturno.
Limitación de apertura, chasquidos o “saltos” articulares al primer bostezo
Rigidez inicial para abrir la boca que mejora en minutos. Los chasquidos o un pequeño “salto” al empezar a abrir indican participación del complejo disco-condilar. Si no hay dolor intenso y cede con el “calentamiento”, suele tratarse de una sinovitis leve o desplazamiento discal con reducción.
Factores que lo agravan o alivian
Empeora con alimentos duros o crujientes en el desayuno, bostezos amplios nada más levantarte, cafeína tardía la noche anterior, mal descanso y estrés acumulado. Dormir boca abajo o apoyar la mano bajo la mandíbula añade carga sostenida sobre la ATM y los músculos masticatorios, y suele traducirse en más rigidez matinal. También agravan el cuadro el consumo de alcohol nocturno, el uso de pantallas hasta tarde y las restauraciones “altas” recientes o férulas no ajustadas, porque incrementan el microtrauma nocturno.
Mejora con calor local en maseteros y zona preauricular durante 10–15 minutos, automasaje y estiramientos suaves con aperturas controladas y lateralidades cortas. Un desayuno blando o de textura media evita reactivar el dolor en la primera hora. Ayuda iniciar el día con una ducha caliente para “soltar” musculatura, hidratarse con agua templada para reducir la boca seca típica de respiración oral y posponer tareas que requieran hablar de forma continua. El uso de una férula de descarga personalizada reduce la intensidad y duración del dolor al despertar cuando se combina con higiene del sueño y gestión del estrés; en cambio, las férulas genéricas sin ajuste pueden mantener o empeorar los síntomas.
Tipos clínicos según presentación predominante
Mialgia por hiperactividad muscular

Dolor difuso en maseteros/temporales, hipersensibilidad a la palpación y mandíbula cansada. Enlaza de forma típica con bruxismo del sueño. Es el “clásico” dolor al despertar.
Dolor articular de ATM
Dolor preauricular, chasquidos, rigidez y posible desplazamiento discal con o sin reducción. La capsulitis/sinovitis explica el pico matutino. De Leeuw & Klasser, “Orofacial Pain”, describen bien este patrón.
Dolor dentario referido por sobrecarga
Hipersensibilidad y dolor al morder “como si un diente estuviera alto”, sin caries aparentes: sugiere sobrecarga oclusal por apretamiento nocturno.
Dolor mixto músculo-articular
Combinación frecuente en consulta: mialgia + artralgia. Requiere férula + fisioterapia + educación.
Dolor secundario a patología dental
Pulpitis o periodontitis apical exacerbadas por el bruxismo. Amanece peor porque el diente ha recibido microgolpes toda la noche.
Dolor por hábitos posturales o respiratorios
Respiración oral, ronquidos o apnea del sueño: boca seca, dolor bilateral y sueño poco reparador. Los microdespertares aumentan el tono muscular.
Causas principales desde la salud bucodental
Bruxismo del sueño: apretamiento y/o rechinamiento
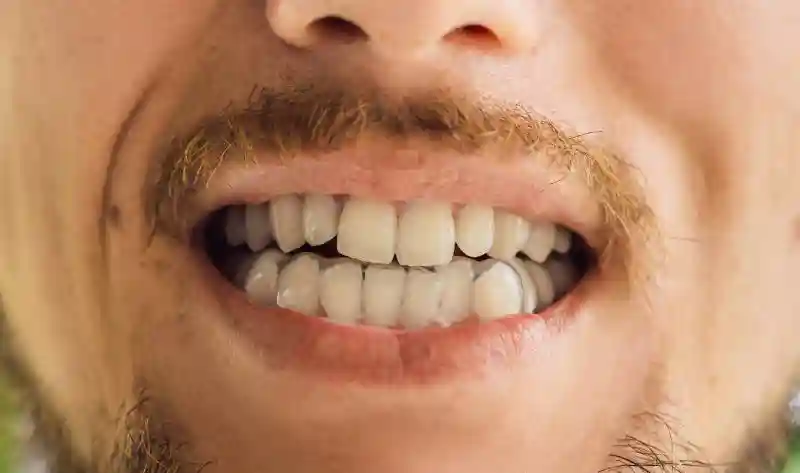 Es la causa más común del dolor en la mandíbula al despertar. Actividad muscular nocturna (rítmica o tónica) que produce microtrauma, sobrecarga de ATM y desgaste dental. Lo delatan facetas brillantes, marcas en lengua/carrillos o férula “marcada”.
Es la causa más común del dolor en la mandíbula al despertar. Actividad muscular nocturna (rítmica o tónica) que produce microtrauma, sobrecarga de ATM y desgaste dental. Lo delatan facetas brillantes, marcas en lengua/carrillos o férula “marcada”.
Desencadenantes habituales: estrés, cafeína vespertina, alcohol, tabaco y fármacos (p. ej., ISRS, estimulantes). Hoy se entiende como fenómeno motor del sueño clínicamente relevante cuando causa dolor o daño, no siempre un trastorno en sí (véase Lobbezoo et al., “Bruxism: A Current View”).
Tratamiento: no “apagar” el bruxismo, sino proteger tejidos y modular carga con férula personalizada, higiene del sueño y manejo del estrés. Evitamos férulas genéricas sin ajuste. El patrón matutino que mejora al “calentar” es típico muscular, como recuerda Okeson, “Management of Temporomandibular Disorders and Occlusion”.
Trastornos temporomandibulares (TTM)
Incluyen sinovitis/capsulitis y desplazamientos discales. Se expresan por la mañana con dolor preauricular, rigidez y chasquidos al primer bostezo por inflamación e inmovilidad nocturna (de Leeuw & Klasser, “Orofacial Pain”).
Diferenciar músculo vs articulación guía el plan: férula y fisioterapia como base; en casos seleccionados, infiltraciones (p. ej., ácido hialurónico) o artrocentesis, siguiendo el enfoque conservador de Okeson.
Desajustes oclusales y restauraciones mal ajustadas
Una corona/empaste alto, cambios de mordida u ortodoncia activa pueden destapar una sobrecarga latente. Signo clave: sensación de “diente alto” al despertar con dolor localizado al morder.
Solución: ajuste oclusal conservador o rehacer la restauración. La férula diagnóstica ayuda a confirmar componente mecánico. Evitamos equilibrados extensos sin diagnóstico claro (Okeson).
Patología dental y periodontal
Pulpitis, fisuras o periodontitis apical pueden “declararse” al despertar tras una noche de apretamiento. Dolor agudo y localizado al morder/percutir, distinto de la mialgia difusa.
Diagnóstico con test de mordida, sensibilidad pulpar y radiografía periapical/CBCT selectivo. El bruxismo actúa como amplificador (de Leeuw & Klasser). Tratamos la causa primaria y protegemos con férula mientras cicatriza.
Factores anatómicos y funcionales
Maloclusiones (p. ej., mordida cruzada, Clase II con retrognatia) y asimetrías predisponen a cargas no uniformes durante el sueño. Pequeñas variaciones en guías pueden aumentar la actividad muscular nocturna para “estabilizar”.
Decisión de corrección: en función del impacto y si persiste el dolor pese a medidas conservadoras. Primero protección y control de carga; después, si procede, ortodoncia/rehabilitación. Coincide con la fisiopatología descrita por Okeson.
Respiración oral, roncopatía y apnea del sueño
Microdespertares por ronquido/apnea elevan el tono masticatorio y favorecen bruxismo: dolor matutino, boca seca y sueño no reparador. Interrelación sueño‑bruxismo descrita por Lobbezoo.
Si cribado STOP‑Bang es positivo, coordinamos con medicina del sueño. En apnea leve‑moderada, el dispositivo de avance mandibular puede ayudar, verificando antes la ATM (de Leeuw & Klasser).
Hábitos y estilo de vida
 Dormir boca abajo, apoyar la mano en la mandíbula, pantallas hasta tarde, cafeína vespertina y alcohol nocturno aumentan la hiperactividad muscular y empeoran el descanso.
Dormir boca abajo, apoyar la mano en la mandíbula, pantallas hasta tarde, cafeína vespertina y alcohol nocturno aumentan la hiperactividad muscular y empeoran el descanso.
Intervenir en hábitos es parte del estándar conservador (Okeson; de Leeuw & Klasser): higiene del sueño, desactivación nocturna y evitar alimentos duros en la cena. Suelen reducir intensidad y duración del dolor en semanas.
Fármacos y comorbilidades
ISRS, estimulantes y trastornos de ansiedad/depresión o hiperlaxitud pueden aumentar la actividad muscular nocturna y la sobrecarga ATM.
Plan: proteger (férula bien ajustada), educar y fisioterapia; coordinar con el médico prescriptor cuando proceda. Evitar intervenciones irreversibles hasta estabilizar, en línea con la mínima invasión defendida por Okeson.
Integración diagnóstica
El denominador común del dolor al despertar es la hiperactividad nocturna y la inmovilidad. Por eso mejora con movilización suave, protección oclusal e higiene del sueño (Okeson), lo que nos permite priorizar un abordaje conservador y eficaz.
Evaluación en consulta odontológica
Historia clínica dirigida
Exploro inicio, frecuencia, patrón semanal, factores que mejoran/empeoran, calidad del sueño, ronquidos, somnolencia diurna, nivel de estrés, hábitos de pantallas y cambios dentales recientes. Con este guion afinamos el diagnóstico sin rodeos.
Exploración orofacial y de ATM
Palpación de maseteros y temporales, medición de apertura y lateralidades, registro de ruidos articulares, valoración de facetas de desgaste, recesiones, movilidad y contactos prematuros con papel articular. Buscamos correlación directa con tu dolor matutino.
Pruebas complementarias
| Prueba complementaria | ¿En qué caso se aplica? |
|---|---|
| Ortopantomografía (OPG) | Cribado general dento‑óseo y desgastes. |
| CBCT de ATM | Dolor preauricular, bloqueo o sospecha degenerativa/trauma. |
| RMN de ATM | Desplazamiento discal y sinovitis/tejidos blandos. |
| Registros oclusales + articulador | Sensación de “diente alto” y planificación de ajuste. |
| Papel articular | Identificar contactos prematuros tras restauraciones. |
| Férula diagnóstica | Confirmar componente mecánico/bruxismo. |
| Periapical selectiva | Pulpitis, fisura o periodontitis apical localizada. |
| Cuestionarios DC/TMD | Cribado/seguimiento de TTM. |
| STOP‑Bang | Ronquidos y somnolencia; sospecha de apnea. |
| sEMG orientativa | Actividad muscular y biofeedback en casos seleccionados. |
Diagnóstico diferencial rápido
Diferenciamos mialgia (dolor muscular), artralgia (articular), dolor dentario (provocado al morder en un punto) y dolor referido ORL (si predominan síntomas nasales/otológicos). La precisión diagnóstica evita tratamientos innecesarios.
Tratamiento: abordaje escalonado y personalizado
Medidas inmediatas al despertar
Aplicar calor local 10–15 minutos en maseteros, automasaje y estiramientos de apertura controlada (3 series de 10), evitar aperturas máximas y adoptar dieta blanda temporal. Analgésicos/antiinflamatorios solo si están pautados por el odontólogo según tu historia clínica.
Férulas de descarga personalizadas
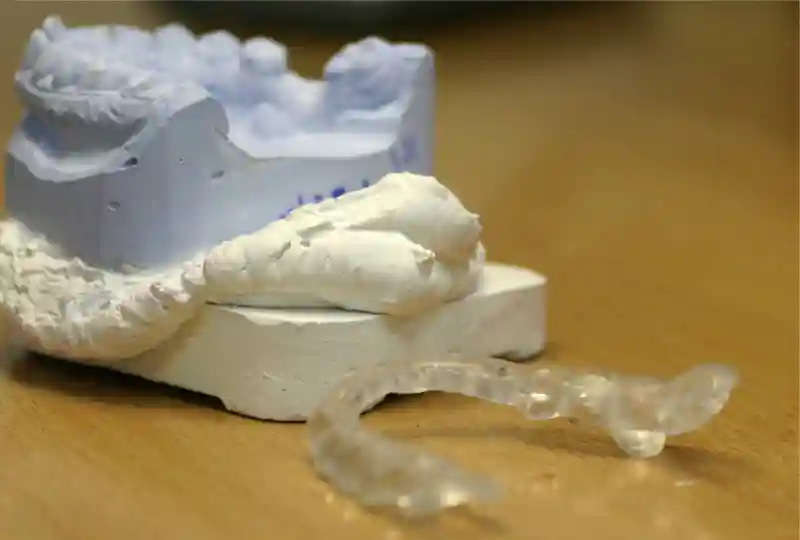 Indicamos férulas de estabilización tipo Michigan u otras según diagnóstico. Claves: ajuste oclusal preciso, seguimiento y mantenimiento. Evitamos férulas genéricas: como advierte Okeson, pueden empeorar la carga si no están adaptadas.
Indicamos férulas de estabilización tipo Michigan u otras según diagnóstico. Claves: ajuste oclusal preciso, seguimiento y mantenimiento. Evitamos férulas genéricas: como advierte Okeson, pueden empeorar la carga si no están adaptadas.
Fisioterapia orofacial y rehabilitación
Terapia manual específica, pautas domiciliarias, control postural cervical y reeducación neuromuscular. La sinergia férula + fisioterapia acelera y consolida la mejoría.
Ajuste oclusal y odontología restauradora
Corrección de contactos prematuros con pulido selectivo conservador y rehacer restauraciones “altas” cuando procede. Buscamos distribuir cargas y disminuir el microtrauma nocturno.
Manejo del bruxismo del sueño
Higiene del sueño (horarios regulares, oscuridad, 2 horas sin pantallas), reducción del estrés (respiración diafragmática, relajación progresiva, biofeedback diurno) y, si procede, coordinación con tu médico para valorar opciones farmacológicas. Como recuerda Lobbezoo, el pilar es conductual y protector (férula), no “apagar” el bruxismo a cualquier precio.
Tratamiento de TTM
Priorizamos terapias conservadoras: férula, fisioterapia y fármacos pautados. En casos seleccionados, infiltraciones (p. ej., ácido hialurónico) o artrocentesis. La cirugía es excepcional.
Integración con medicina del sueño
Ante sospecha de apnea o roncopatía significativa, derivamos para estudio. En apnea leve-moderada, consideramos dispositivo de avance mandibular evaluando previamente la salud de la ATM para no disparar el dolor matutino.
Educación del paciente
Regla de oro diurna: “lips together, teeth apart” (labios juntos, dientes separados). Evitar chicle, moderar cafeína vespertina, no dormir boca abajo y cuidar ergonomía. Aunque suene “de andar por casa”, es clave clínica.
Prevención y autocuidado específicos para el despertar
La primera hora del día es clave para “apagar” la rigidez y cortar el círculo dolor–sobrecarga. Antes de entrar en la tabla, te proponemos una rutina breve y muy concreta para aplicar nada más levantarte: calor local, automasaje y estiramientos suaves, junto a pequeños ajustes en el desayuno y la hidratación. Son gestos sencillos, pero marcan la diferencia si eres constante: reducen el dolor, mejoran la movilidad y preparan la ATM y la musculatura para el resto del día.
| Escenario clínico | Recomendación del equipo |
|---|---|
| Rigidez y dolor leve al despertar | Aplicar calor local 10–15 min en maseteros y zona preauricular, seguido de automasaje y aperturas controladas (3×10) y lateralidades suaves. Desayuno blando en la primera hora. |
| Dolor que mejora al “entrar en calor” | Mantener rutina matinal de 5 minutos (calor, masaje, estiramientos, respiración diafragmática). Evitar bostezos amplios y alimentos duros/crujientes al inicio del día. |
| Historia de bruxismo | Usar férula de descarga personalizada por la noche, revisar ajuste periódicamente y combinar con higiene del sueño y técnicas breves de relajación antes de acostarse. |
| Boca seca al despertar / respiración oral | Hidratación con agua templada al levantarse, higiene nasal si procede y humidificación ambiental. Valorar cribado de roncopatía/apnea si hay ronquidos y somnolencia. |
| Chasquidos o bloqueo leve inicial | Priorizar movilización suave tras el calor; evitar aperturas máximas en la primera hora. Si persiste, revisión de ATM y fisioterapia orofacial dirigida. |
| Estrés acumulado la noche previa | Implementar higiene del sueño (sin pantallas 90–120 min antes), respiración 4‑6 min y rutinas de desactivación. Reducir cafeína tarde y alcohol nocturno. |
| Restauraciones “altas” recientes o molestia al morder | Evitar cargas matinales intensas y pedir revisión oclusal preferente. Considerar férula diagnóstica hasta el ajuste definitivo. |
| Dolor persistente >7–10 días o aumento de chasquidos | Programar valoración clínica para descartar TTM y sobrecarga oclusal. Mantener cuidados domésticos y documentar patrón matinal para el diagnóstico. |
Cuándo acudir al odontólogo y cuándo derivar
Identificar a tiempo cuándo pedir cita y cuándo derivar evita cronificar el problema. Si el dolor al despertar se repite, cambia de patrón o aparecen signos de alarma, conviene una valoración dirigida para ajustar el plan de tratamiento y, cuando procede, coordinar con otros especialistas.
| Escenario clínico | Recomendación del equipo |
|---|---|
| Dolor diario al despertar ≥ 2 semanas | Solicitar valoración odontológica preferente. Evaluaremos ATM, musculatura y oclusión; posible indicación de férula personalizada y fisioterapia orofacial. |
| Bloqueo mandibular o chasquidos dolorosos persistentes | Consulta prioritaria para descartar TTM (sinovitis/desplazamiento discal). Recomendamos manejo conservador inicial y, si procede, derivación a fisioterapia o maxilofacial. |
| Sensación de “diente alto”, dolor al morder o restauración reciente | Pedir revisión oclusal en breve. Ajuste selectivo o rehacer restauración “alta”. Considerar férula diagnóstica hasta resolución. |
| Desgaste acelerado, fisuras o fracturas dentarias | Programar cita preferente. Protección con férula, corrección de contactos prematuros y plan restaurador conservador. |
| Ronquidos intensos, somnolencia diurna, boca seca al despertar | Cribado de apnea del sueño y coordinación con medicina del sueño. Valorar dispositivo de avance mandibular si es indicado y compatible con la ATM. |
| Dolor que no mejora pese a cuidados (calor, estiramientos, férula) | Reevaluación clínica y radiológica. Ajustar plan terapéutico y considerar derivación a fisioterapia orofacial o dolor orofacial. |
| Fiebre, asimetría facial, imposibilidad de abrir la boca | Acudir a urgencias de forma inmediata. Descartar infección o patología aguda de ATM. |
| Traumatismo reciente en mandíbula o cara | Atención urgente. Evaluación para descartar fracturas, lesiones dentarias o daño articular. |
Cómo te ayudamos en Clínica Dental Satorres
En Clínica Dental Satorres (Paterna y Manises) realizamos evaluación integral de ATM, musculatura y oclusión, apoyada en Odontología conservadora. Diseñamos tu férula de descarga personalizada, coordinamos fisioterapia orofacial y derivamos a medicina del sueño si es necesario. Ofrecemos facilidades de pago y seguimiento programado para lograr mejoras reales, no parches temporales.
Si te reconoces en el “me levanto con la mandíbula cargada” o notas dolor en la mandíbula al despertar, pide cita: cuanto antes actuemos, antes rompemos el círculo de dolor y sobrecarga. Consúltanos aquí.